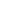CHẨN ĐOÁN VÀ ĐIỀU TRỊ SUY TIM TRÁI CÓ PHÂN SUẤT TỐNG MÁU GIẢM
05/01/2024ĐIỀU TRỊ NỘI KHOA SUY TIM CÓ PHÂN SUẤT TỐNG MÁU GIẢM
BSCKI. Trần Thanh Tuấn
I. Giới thiệu
Suy tim trái có phân suất tống máu giảm là tình trạng tim co bóp không đủ để tống máu vào hệ đại tuần hoàn để đáp ứng cho nhu cầu chuyển hóa của cơ thể. Phân suất tống máu được gọi là giảm khi < 50%.
II. Nguyên nhân
Có nhiều nguyên nhân gây ra suy tim trái:
+ Bệnh tim bẩm sinh ( thông liên thất, còn ống động mạch)
+ Hở van hai lá, hở van động mạch chủ
+ Hẹp van động mạch chủ
+ Tăng huyết áp
+ Bệnh mạch vành do xơ vữa
+ Hóa chất ( rượu)
+ Xạ trị
+ Hóa trị ( một số thuốc ức chế co bóp cơ tim)
+ Rối loạn nhịp nhanh
+ Bệnh cơ tim giãn nở nguyên phát...
III Sinh bệnh học
- Khi tim co bóp kém làm giảm máu tống tra từ tim ( cung lượng tim giảm) và máu sẽ ứ lại tại thất trái. Do đó, áp lực thất trái ở cuối thời kỳ tâm trương sẽ gia tăng. Áp lực thất trái tăng làm tăng áp lực nhĩ trái. Áp lực nhĩ trái tăng dẫn đến sự gia tăng áp lực tĩnh mạch phổi và áp lực mao mạch phổi. Áp lực thành nhĩ tăng sẽ làm tăng tiết BNP gây ra hiệu quả lợi tiểu để làm giảm áp lực buồng nhĩ và làm cho một số người gia tăng số lần đi tiểu trong ngày, nhất là tiểu đêm.
- Cung lượng tim giảm làm giảm tưới máu cơ quan, hệ giao cảm được kích hoạt làm nhịp tim nhanh hơn so với bình thường.
- Cung lượng tim giảm làm giảm tưới máu cơ quan người bệnh có biểu hiện mau mệt mỏi, khó thở hơn so với bình thường, mức gáng sức giảm, thậm chí mệt xuất hiện với những sinh hoạt tối thiểu.
- Cung lượng tim giảm cũng làm tưới máu thận, khi đó thận sẽ tăng tiết Renin. Renin sẽ biến đổi angiotensinogen thành angiotensin I. Angiotensin I bị men chuyển biến đổi thành Angiotensin II.
+ Angiotensin II gây ra co mạch, tăng hậu tải làm cho máu từ thất trái tống ra khó khăn hơn
+ Angiotensin II gây giữ muối và nước
+ Angiotensin II kích thích tuyến thượng thận tiết Aldosteron, chất này tác động gây ra giữ muối nước.
Như vậy lượng muối và nước sẽ tăng lên từ đó sẽ làm tăng lượng máu về tim. Lúc này máu sẽ đi về tim phải nhiều, máu qua động mạch phổi để đến các tiểu động mạch phổi và mao mạch phổi. Lúc này áp lực của các mao mạch phổi lại tăng lên. Khi bệnh nhân nằm, máu về tim nhiều hơn làm áp lực thủy tĩnh trong các mao mạch phổi càng tăng cao, điều này gây ra thoát dịch vào mô kẽ phổi. Khi có dịch trong mô kẽ phổi sẽ làm cho bệnh nhân cảm thấy khó thở và phải nằm đầu cao lên để giảm lượng máu đi về tim lúc này bệnh nhân suy tim mới cảm thấy dễ chịu. Một số người sẽ có biểu hiện khó thở kịch phát về đêm. Đang nằm ngủ đột ngột khó thở phải ngồi dậy thở, sau đó tình trạng khó thở giảm và nằm ngủ lại được. Bên cạnh đó do sự tăng thể tích tuần hoàn làm tăng áp lực thủy tĩnh, sự thoát dịch vào mô kẽ ở chi dưới và gây ra triệu chứng phù.
Tại thất, thất sẽ có hiện tượng thất to ra và tiếp tục giảm khả năng co bóp:
+ do nhịp tim nhanh gây ra thiếu máu cơ tim
+ do máu ứ tại tim làm tăng lực căng thành, thất bù trừ bằng cách gia tăng bán kính buồng tim ( định luật La place).
+ do angiotensin II kích thích làm tăng số lượng cơ tim
IV. Chẩn đoán
4.1 Chẩn đoán xác định:
- Bệnh nhân có triệu chứng gợi ý suy tim ( mệt mỏi, khó thở, hồi hộp...).
- Khám có tim trái lớn
- X-quang ngực có bóng tim to
- NT-proBNP tăng > 125 pg/mL
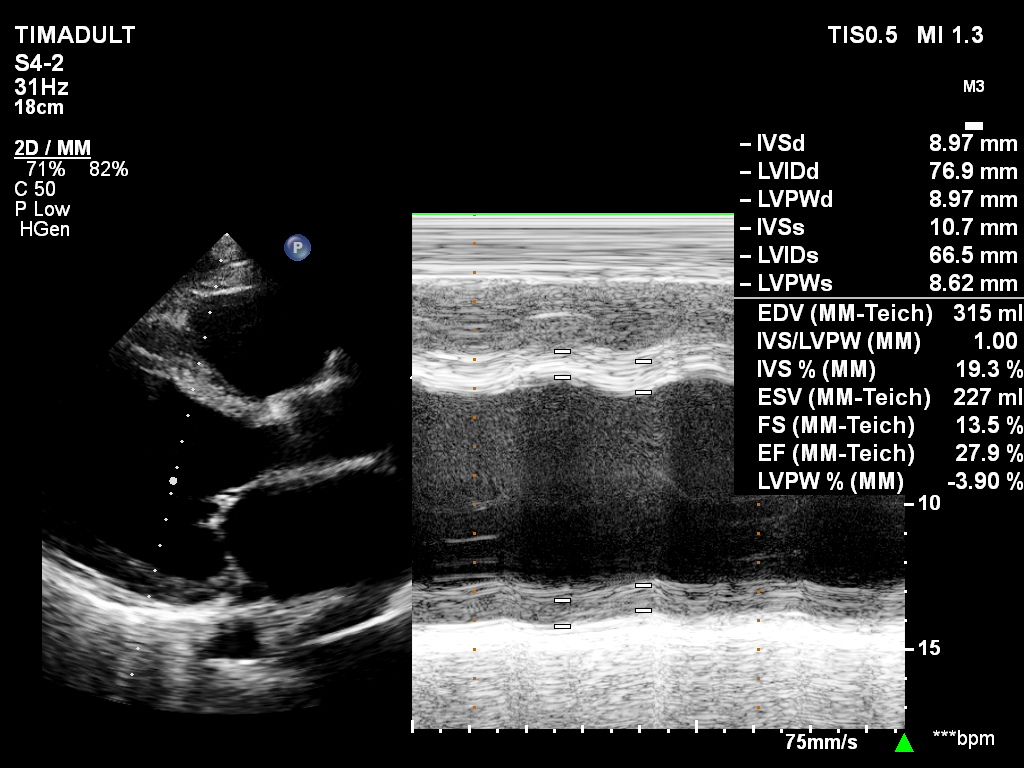
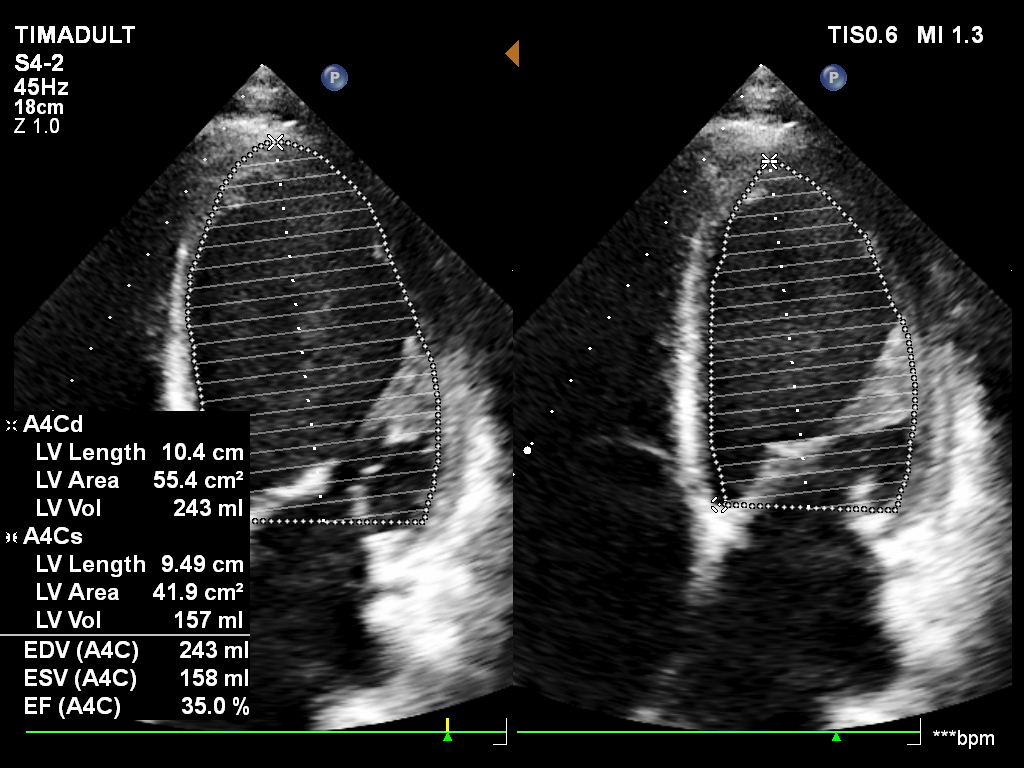
- Siêu âm tim: có dãn thất trái và chức năng co bóp cơ tim giảm
Hình ảnh bóng tim to ở bệnh nhân suy tim trái
Hình ảnh giảm động toàn thất trái ở mặt cắt cạnh ức trục dài
Hình ảnh giảm động toàn thất trái ở mặt cắt bốn buồng tại mỏm tim
4.2 Đánh giá mức độ
Dựa vào triệu chứng cơ năng.
+ NYHA I. Bệnh nhân hoàn toàn bình thường khi gáng sức không mệt ( ví dụ bệnh nhân bình thường có thể lên 2 lầu, khi lên lầu 3 thì không mệt).
+ NYHA II. Bệnh nhân mệt khi gáng sức ( bệnh nhân lên 2 lầu thì bình thường, nhưng khi leo lên lầu 3 thì mệt).
+ NYHA III. Bệnh nhân mệt khi làm việc nhẹ ( bệnh nhân lên 1 lầu thì đã mệt).
+ NYHA IV Bệnh nhân mệt khi nghỉ ngơi ( không làm gì cũng mệt, mệt nhiều hơn khi vận động).
Dựa theo phân suất tống máu
+ Phân suất tống máu giảm nhẹ : 40 - 49%
+ Phân suất tống máu giảm nặng: EF < 40%
Hình ảnh: dãn thất trái, giảm động toàn bộ thất trái, chức năng co bóp thất trái giảm theo phương pháp Teichoiz
Hình ảnh:giảm động toàn bộ thất trái, khảo sát chức năng thất trái trên mặt cắt 4 buồng theo phương pháp Simpson (A4C)
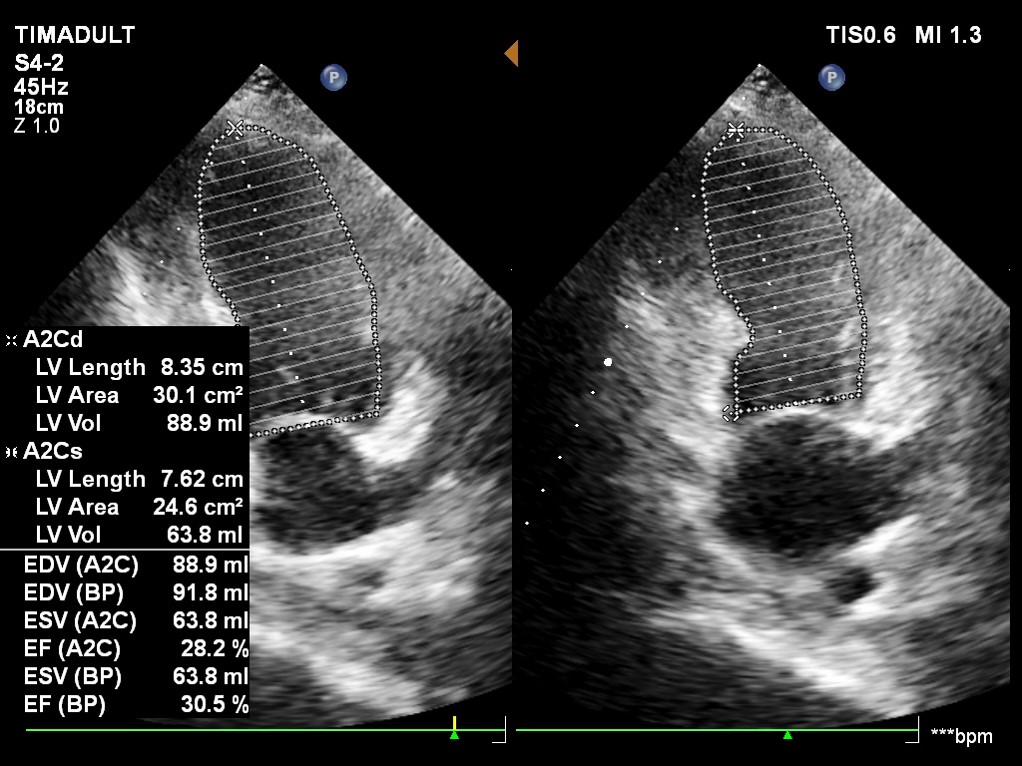
Hình ảnh: giảm động toàn bộ thất trái, khảo sát chức năng thất trái trên mặt cắt 2 buồng theo phương pháp Simpson (A2C) và trên hai mặt phẳng (BP)
4.3 Xác định nguyên nhân:
+ Bệnh tim bẩm sinh dựa vào âm thổi đặc trưng ( âm thổi tâm thu ở khoảng gian sườn III hoặc IV trong thông liên thất, âm thổi liên tục ở dưới đòn trái trong còn ống động mạch) và dấu hiệu tím
+ Hở van hai lá: dựa vào âm thổi tâm thu ở mỏm tim
+ Hở van động mạch chủ: dựa vào âm thổi tâm trương ở khoảng gian sườn II bên phải
+ Hẹp van động mạch chủ: dựa vào âm thổi tâm thu ở khoảng gian sườn II bên phải
+ Tăng huyết áp : dựa vào tiền căn tăng huyết áp
+ Bệnh mạch vành do xơ vữa : dựa vào các triệu chứng đau ngực kiểu mạch vành, tiền sử bệnh mạch vành và các yếu tố nguy cơ bệnh mạch vành
+ Do rượu dựa vào thói quen uống rượu
+ Bệnh cơ tim nguyên phát: chẩn đoán sau khi loại trừ các bệnh lý trên
4.4 Xác định các yếu tố làm nặng nếu có
+ Các yếu tố làm nặng làm suy tim nặng lên và diễn tiến nhanh. Người bệnh ở trạng thái chịu đựng được tình trạng suy tim chuyển sang trạng thái không chịu đựng được với biểu hiện khó thở tăng dần và liên tục.
Do đó khi một bệnh nhân suy tim có tình trạng khó thở ngày một nhiều và diễn tiến nhanh thì cần đi tìm yếu tố làm nặng.
Loại bỏ yếu tố làm nặng thì làm giảm triệu chứng khó thở của bệnh nhân
Các yếu tố làm nặng
- Nhiễm trùng ( nhiễm siêu vi, hoặc nhiễm trùng thường nhất là nhiễm trùng đường hô hấp, có thể viêm nội tâm mạc nên nghĩ đến nguyên này khi nghe tim có âm thổi và không tìm thấy một ổ nhiễm nào khác).
- Huyết áp cao
- Loạn nhịp tim , thường nhất là rung nhĩ đáp ứng thất nhanh. Cần tầm soát thêm cường giáp là yếu tố làm nặng thêm rung nhĩ.
- Nhồi máu cơ tim cấp, đau thắt ngực không ổn định, thường làm cho bệnh nhân suy tim đột ngột khó thở dữ dội.
- Thuyên tắc phổi
- Cường giáp, nghĩ đến khi bệnh nhân có nhịp tim nhanh mà không đủ để giải thích do suy tim gây ra nhịp nhanh
- Thai kỳ
- Thiếu máu cấp
- Dùng một số thuốc ( corticoid, kháng viêm non-steroid) làm ảnh hưởng chứ năng tim
- Không tuân thủ điều trị
4.5 Biến chứng
Rối loạn nhịp
Đây là biến chứng thường gặp nhất, có thể gây ra rung nhĩ hoặc loạn nhịp thất ( ngoại tâm thu thất hoặc nhanh thất).
+ Khi có rung nhĩ cần xem xét dùng kháng đông
+ Khi có loạn nhịp thất cần dùng thuốc chống rối loạn nhịp và đặt máy phá rung ( ICD).
Rối loạn dẫn truyền thường gặp là block nhánh trái.
Block nhánh trái làm dẫn truyền xuống thất trái chậm hơn dẫn truyền xuống thất phải. Lúc này thất phải co bóp trước sẽ đẩy máu lên phổi, máu từ phổi sẽ về thất trái. Tuy nhiên lúc này thất trái vẫn còn trong kỳ tâm trương do dẫn truyền xuống thất trái bị chậm. Hiện tượng này gọi là mất đồng bộ hai thất. Hậu quả máu ứ tại nhĩ trái làm tăng áp lực nhĩ và làm bệnh nhân khó thở nhiều hơn. Trong trường hợp này cần xem xét đặt máy để tái đồng bộ thất.
Huyết khối thất trái.
Do tim giảm khả năng co bóp, đặc biệt ở các vùng vô động, máu ứ tại thất và làm tăng nguy cơ tạo cục máu đông. Khi có cục máu đông thì cần sử dụng kháng vitamin K1 từ 3 - 6 tháng.
Hình ảnh: huyết khối vùng mỏm thất trái
Hở van hai lá cơ năng.
Do buồng thất dẫn và buồng nhĩ dãn dẫn dãn vòng van hai lá và gây ra hở van hai lá. Sự chênh áp qua van là thấp do áp lực buồng thất và buồng nhĩ đều tăng nên mặc dù có âm thổi ghi nhận trên siêu âm tim nhưng khi nghe tim thì không phát hiện âm thổi ( hở van hai lá cơ năng).
Hình ảnh hở van hai lá cơ năng do giãn buồng nhĩ trái và buồng thất trái
Suy thận.
Sự giảm tưới máu làm nặng thêm tình trạng suy thận. Bệnh nhân suy tim có thể suy thận cấp trong đợt mất bù suy tim. Chức năng thận cần đánh giá cẩn thận để tránh dùng các thuốc hệ RAS có thể làm xấu đi chức năng thận.
Rối loạn điện giải
Hạ Natri máu do hiện tượng pha loãng. Một số trường hợp hạ natri máu nặng có thể làm bệnh nhân hôn mê. Thận trọng và xem xét cẩn thận chỉ định truyền Natrichlorua 3% để điều trị hôn mê do hạ natri máu vì Natrichlorua ưu trương có thể làm nặng hơn tình trạng suy tim.
Thiếu máu.
Có nhiều cơ chế gây ra như dinh dưỡng kém làm giảm cung cấp nguyên liệu cho quá trình tạo máu. Giảm chức năng thận dẫn đến giảm tiết erythropoietin. Cần duy trì Hb từ 10g/dl để duy trì cung lượng tim. Thận trọng khi truyền các chế phẩm máu vì các sản phẩm này có thể làm nặng thêm tình trạng suy tim.
V. Điều trị suy tim
5.1 Mục tiêu
- Kiểm soát triệu chứng ( và yếu tố thúc đẩy)
- Cải thiện tiên lượng
- Điều trị nguyên nhân
- Kiểm soát và phòng ngừa biến chứng
5.2 Phương pháp điều trị
5.2.1 Giảm triệu chứng
a. Lợi tiểu Furosemide
Vai trò: làm giảm khó thở và loại bỏ dịch dư thừa ra khỏi cơ thể
+ Chỉ định : biểu hiện của sung huyết như khó thở phải ngồi, khó thở phải nằm đầu cao, ran ở phổi, phù chân.
+ Không dùng khi huyết áp < 90 mmHg
+ Liều dùng thông thường 20 - 40 mg. Liều 40 - 80mg nếu bệnh nhân đã dùng lợi tiểu trước đó hoặc độ lọc cầu thận < 60 ml/ phút/ 1,73 m2 da. Liều duy trì 20mg mỗi ngày, có thể tăng lên 40mg nếu liều 20mg không đủ để kiểm soát triệu chứng. Khởi đầu nên dùng 2 lần trong ngày. Khi ổn định có thể dùng 1 lần vào buổi sáng hoặc trưa.
+ Đường dùng: chích tĩnh mạch khi cần thuốc có tác dụng làm giảm khó thở nhanh. Đường uống là đường dùng phổ biến nhất.
Thuốc
- Furosemide 20mg 1 ống tiêm mạch chậm
- Furosemide 40mg 1 viên x 2 uống
b. Tăng co bóp cơ tim
Vai trò: tăng co bóp tim làm tăng sự tưới máu đến các cơ quan
Chỉ định khi bệnh nhân có phân suất tống máu giảm nặng ( EF < 40%) kèm theo có triệu chứng của giảm tưới máu như tay chân lạnh, giảm tri giác, giảm lượng nước tiểu, chức năng thận xấu.
Các thuốc phổ biến là Dobutamin và Digoxin
Dobutamin : dùng khi cần tác dụng co bóp tim nhanh. Không dùng khi huyết áp < 90 mmHg. Liều khởi đầu 2 ug/kg/phút, tăng dần mỗi 10 - 30 phút cho đến khi có dấu hiệu của tưới máu ngoại vi.
Digoxin :
+ đường chích, liều 0,125 mg, dùng khi cần tác dụng co bóp nhanh hoặc kiểm soát nhịp tim trong rung nhĩ. Thường sau 6 giờ Digoxin mới có hiệu quả tăng co bóp, sau 2 giờ Digoxin mới có hiệu quả kiểm soát nhịp tim. Có thể chích nhắc lại nếu chưa hiệu quả. Khi có hiệu quả có thể chuyển sang đường uống.
+ Digoxin dùng đường uống liều 0,125mg mỗi ngày, sau 3-4 ngày thì Digoxin uống mới có hiệu quả. Vì vậy digoxin uống thường dùng cùng lúc với Dobutamin, sau 3 - 5 Dobutamin có thể ngưng và duy trì thuốc tăng co bóp bằng Digoxin.
Ví dụ
- Digoxin 0,25mg 1/2 ống tiêm mạch chậm
- Digoxin 0,25mg 1/2 viên uống
5.2.2. Cải thiện tiên lượng
a. Ức chế men chuyển/ chẹn thụ thể Angiotensin II
Có tác dụng : chống lại tác động của angiotensin II lên thụ thể của nó. Hiệu quả :
- Giảm hậu tải làm tăng lượng máu tống ra từ tim
- Giảm giữ muối và nước
- Cải thiện khả năng gáng sức
- Giảm nhập viện
- Giảm tỉ lệ tử vong
Không dùng khi huyết áp < 90 mmHg, Kali máu > 5,5 mEq/L, phụ nữ có thai và cho con bú.
Liều dùng: khởi đầu liều thấp Captoril 25mg 1/2 viên x 2 uống. Sau 48 giờ huyết áp ổn định có thể chuyển sang dạng tác dụng kéo dài.
Ví dụ
- Enalapril 5mg 1 viên x 2 uống
- Lisinopril 5mg 1 viên uống
- Valsartan 80 mg 1 viên x 2 uống
- Losartan 50mg 1 viên x 2 uống
b. Sabicutril ( ức chế nephrolysin) kết hợp Valsartan ( ARNI)
Tác dụng ức chế sự thoái giáng BNP làm thời gian của BNP từ đó làm tăng hiệu quả của lợi niệu. Giúp khôi phục lại cấu trúc và chức năng thất trái. Giúp cải thiện tiên lượng
Liều dùng có thể dùng khởi đầu với liều 50mg 1/2 viên x 2 uống, tăng dần mỗi 2 - 4 tuần. Hoặc có thể dùng sau khi ngưng ức chế men chuyển 36 giờ. Chỉ nên dùng ARNI khi không còn dùng thuốc đường tĩnh mạch.
c.Thuốc làm chậm nhịp tim
Chậm nhịp làm giảm công cơ tim giúp cải thiện tiên lượng. Ngăn ngừa hoặc kiểm soát các rối loạn nhịp.
Không dùng khi
+ Có suy tim sung huyết
+ Nhịp nhanh không phải do nguyên nhân tim mạch
+ Huyết áp < 90 lần/ phút
+ Mạch chậm < 60 lần/ phút
+ Block A-V từ độ II
+ Co thắt phế quản
Điều kiện dùng thuốc giảm nhịp tim
- Nằm đầu ngang
- Tim nghe không có gallop
- Phổi nghe không có ran
Có thể dùng chẹn beta giao cảm là thuốc ưu tiên sử dụng vì thuốc có tác động làm giảm hoạt động của hệ giao cảm. Các thuốc như meteprolol, carvediol, bisoprolol, ... với liều thấp tăng dần để đạt tần số tim < 80 lần/ phút.
Ví dụ
Metoorolol 50mg 1/2 viên x 2 lần uống
Carvediolol 6,25 mg 1/2 viên x 2 lần uống
Trong trường hợp chống chỉ định với chẹn beta có thể dùng Ivabradine.
Ivabradine 5mg 1/2 viên x 2 uống
d. Lợi tiểu kháng aldosterone
Có tác dụng kháng lại aldosterone và gây ra lợi tiểu. Thuốc có tác dụng cải thiện tiên lượng. Liều dùng 25 - 50mg uống 1 lần mỗi ngày.
Verospiron 25mg 1 viên uống
e. Nhóm ức chế SGLT2
Ức chế tái hấp thu glucose và natri gây ra hiệu quả lợi niệu. Một số tác dụng khác như giảm kháng lực mạch máu, tăng co bóp cơ tim, tăng chuyển hóa năng lượng trong ty thể và làm giảm chết tế bào theo chương trình. Thuốc có tác dụng Chỉ nên dùng SGLT2i khi không còn dùng thuốc đường tĩnh mạch.
Liều Dapaglilozin 10mg 1 viên uống
Liều Empaglilozin 10mg 1 viên uống. Bệnh nhân tiểu đường có thể dùng liều 25mg.
5.3 Điều trị nguyên nhân
- Bệnh tim bẩm sinh và bệnh van tim: xem xét phẫu thuật
- Tăng huyết áp : Kiểm soát huyết với các thuốc ức chế men chuyển, chẹn thụ thể Angiotensin II, ARNI liều cao
- Bệnh mạch vành do xơ vữa: chống kết tập tiểu cầu, statin, chụp và can thiệp động mạch vành
- Rượu: ngưng rượu và kiểm tra lại chức năng sau 4 - 6 tháng
VI. Theo dõi hiệu quả và điều trị
6.1 Theo dõi bệnh nhân
Theo dõi bệnh nhân mỗi ngày cần đánh giá các triệu chứng sau:
Triệu chứng cơ năng
- Bệnh nhân có còn khó thở? Có giảm không? Có khó thở về đêm không? Nằm đầu ngang được chưa và có thấy dễ chịu?
- Bệnh nhân đã làm được gì? Có thể đi được không và đi bao xa?
- Có đau ngực không?
- Có hồi hộp đánh trống ngực
- Có ho không? Nếu có thì ho khan hay ho đàm? Nếu có đàm thì đàm đục, màu gì hay đàm trong
- Có sốt không ( đánh giá nếu có nhiễm trùng trước đó hoặc tầm soát nhiễm trùng bệnh viện mới xuất hiện)
- Đi tiểu có nhiều không, lượng bao nhiêu và nước tiểu có màu gì?
Triệu chứng thực thể
+ Đánh giá sinh hiệu
+ Bệnh nhân tỉnh táo không?
+ Tư thế là gì?
+ Thở êm hay co kéo?
+ Tưới máu chi và mạch như thế nào?
+ Màu sắc da niêm?
+ Lưỡi khô hay ướt?
+ Họng sạch hay dơ?
+ Phù chi ?
+ Tĩnh mạch cổ có nổi không? Nổi ở bao nhiêu độ?
+ Nghe tim: tần số? Có gallop không
+ Nghe phổi : phổi có ran
+ Khám bụng : gan có to không?
Xét nghiệm lại
- Chức năng thận sau 48 giờ
- Ion đồ sau 48 giờ
- X- quang ngực thẳng nếu trước đó sung huyết phổi, không thể phân biệt tổn thương phổi do sung huyết hay do viêm phổi.
- Công thức máu sau 48 giờ nếu trước đó bạch cầu có tăng cao
6.2 Đánh giá và điều chỉnh điều trị:
Khó thở
+ Nếu còn khó thở, phổi còn ran, còn phù, tiểu ít: tăng liều lợi tiểu.
+ Nếu khó thở giảm, phổi hết ran, còn phù, tiểu khá: giữ liều lợi tiểu.
+ Nếu khó thở giảm, phổi hết ran hết phù, tiểu khá: giảm liều lợi tiểu.
Nặng ngực
+ Nặng ngực là triệu chứng của suy tim hoặc do bệnh mạch vành: dùng thêm Nitrate ( Imdur 60mg 1 viên uống).
Mệt
+ Còn mệt, tay chân lạnh : tăng hoặc thêm thuốc tăng sức co bóp cơ tim. + Giảm mệt thì duy trì thuốc tăng co bóp cơ tim truyền 6 - 12 giờ sau đó giảm liều dần và ngưng, có thể chuyển sang Digoxin uống.
Huyết áp
+ Huyết áp tâm thu: 90 - 100 Hg: giữ liều ức chế men chuyển hoặc chẹn thụ thể
+ Huyết áp tâm thu > 100 mmHg tăng liều ức chế men chuyển hoặc chẹn thụ thể