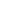CHẨN ĐOÁN VÀ ĐIỀU TRỊ HẸP VAN HAI LÁ
06/01/2024CHẨN ĐOÁN VÀ ĐIỀU TRỊ HẸP VAN HAI LÁ
BSCKI. Trần Thanh Tuấn
I. Giới thiệu
Hẹp van hai lá là sự tắc nghẽn dòng máu qua van hai lá trong thời kỳ tâm trương.
II. Nguyên nhân
Hậu thấp là nguyên nhân thường gặp nhất, tiếp theo là vôi hóa van hai lá gây dính mép van hai lá.
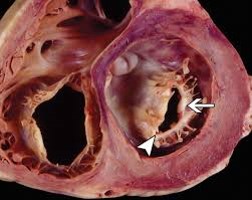
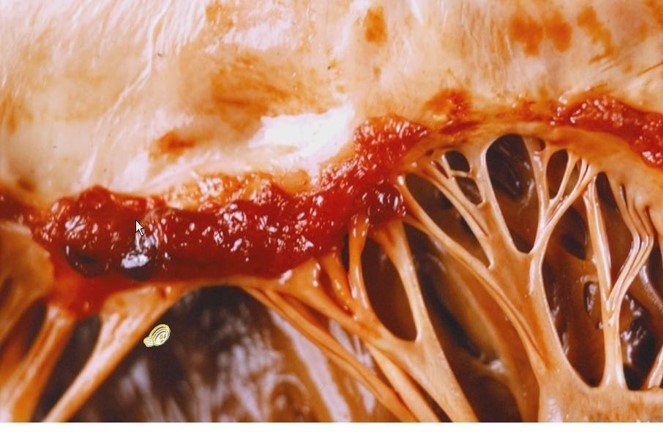
Hình ảnh: van 2 lá dầy và dính mép van trong hẹp van hai lá do hậu thấp
III. Sinh bệnh học
Hẹp van hai lá gây tắc nghẽn dòng máu qua van hai lá dẫn đến giảm lượng máu đi xuống thất trái và giảm cung lượng tim. Máu ứ tại nhĩ trái gây gia tăng áp lực nhĩ trái , dẫn đến sự gia tăng áp lực tĩnh mạch phổi và mao mạch phổi. Khi quá trình này diễn ra kéo dài sẽ dẫn đến tăng áp lực động mạch phổi. Khi áp lực phổi tăng, thất phải phải tăng co bóp để đưa máu vào phổi, điều này gây ra quá tải áp lực thất phải, thất phải sẽ dầy lên và dẫn đến suy tim phải.
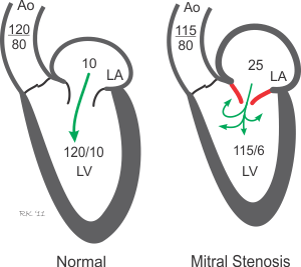
Hình ảnh tăng áp lực lên nhĩ và giảm cung lượng tim trong hẹp van hai lá
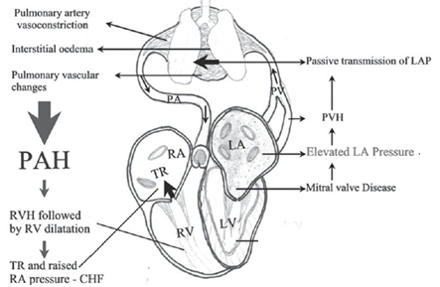
Hình ảnh tăng áp lực ngược dòng lên tĩnh mạch phổi, mao mạch phổi và động mạch phổi, gây quá tải thất phải và suy tim phải
Cung lượng tim giảm sẽ làm giảm tưới máu ngoại vi và làm bệnh nhân mau mệt.
Cung lượng tim giảm làm kích hoạt thần kinh giao cảm làm nhịp tim nhanh lên. Nhịp tim càng nhanh thời gian tâm trương càng ngắn sẽ càng làm giảm lượng máu xuống thất trái, máu ứ tại nhĩ nhiều dẫn đến tăng áp lực mao mạch phổi sẽ làm cho bệnh nhân khó thở nhiều hơn.
Cung lượng tim giảm làm giảm tưới máu thận khi đó thận sẽ tăng tiết Renin. Renin sẽ biến đổi angiotensinogen thành angiotensin I. Angiotensin I bị men chuyển biến đổi thành Angiotensin II.
+ Angiotensin II gây ra co mạch, tăng hậu tải làm cho máu từ thất trái tống ra khó khăn hơn
+ Angiotensin II gây giữ muối và nước
+ Angiotensin II kích thích tuyến thượng thận tiết Aldosteron, chất này tác động gây ra giữ muối nước.
Như vậy lượng muối và nước sẽ tăng lên từ đó sẽ làm tăng lượng máu về tim. Lúc này máu sẽ đi nhiều về tim phải, qua động mạch phổi để đến các tiểu động mạch và mao mạch phổi. Lúc này áp lực của các mao mạch phổi lại tăng lên. Khi bệnh nhân nằm, máu về tim nhiều hơn làm áp lực thủy tĩnh trong các mao mạch phổi càng tăng cao, điều này gây ra thoát dịch vào mô kẽ phổi. Khi có dịch trong mô kẽ phổi sẽ làm cho bệnh nhân cảm thấy khó thở và phải nằm đầu cao. Một số người sẽ có biểu hiện khó thở kịch phát về đêm. Đang nằm ngủ đột ngột khó thở phải ngồi dậy thở. Sau đó khó thở giảm và nằm ngủ lại được. Bên cạnh đó do sự tăng thể tích tuần hoàn làm tăng áp lực thủy tĩnh, sự thoát dịch vào mô kẽ ở chi dưới và gây ra triệu chứng phù. Ngoài ra phù cũng có thể do tim phải bị suy không thể hút máu từ hệ thống tĩnh mạch ngoại về tim.
IV. Chẩn đoán
1. Xác định
Dựa vào
- Nghe tim : T1 đanh, rù tâm trương ở mỏm. Trên thực tế rù tâm trương rất khó nghe khi hẹp van hai lá khít hoặc khi có nhịp tim nhanh.
- X-quang ngực có hình ảnh bờ trái 4 cung ( cung động mạch chủ, thân chung động mạch phổi lớn, tiểu nhĩ trái lớn và bờ trái bóng tim). Bờ phải có bóng đôi ( cung trên là nhĩ trái, cung dưới là nhĩ phải).
- Siêu âm tim có nhĩ trái lớn, dính mép lá van hai lá biểu hiện bằng hình ảnh van hai lá mở hình đầu gối, tăng vận tốc dòng máu qua van hai lá.
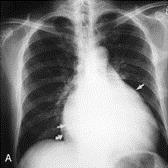
Hình ảnh X-quang ngực thằng trong hẹp van hai lá
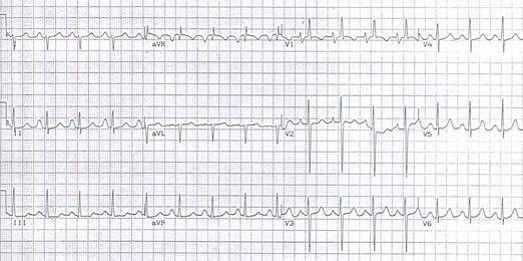
Hình ảnh điện tâm đồ điển hình của hẹp van hai lá: lớn nhĩ phải, lớn nhĩ trái và lớn thất phải
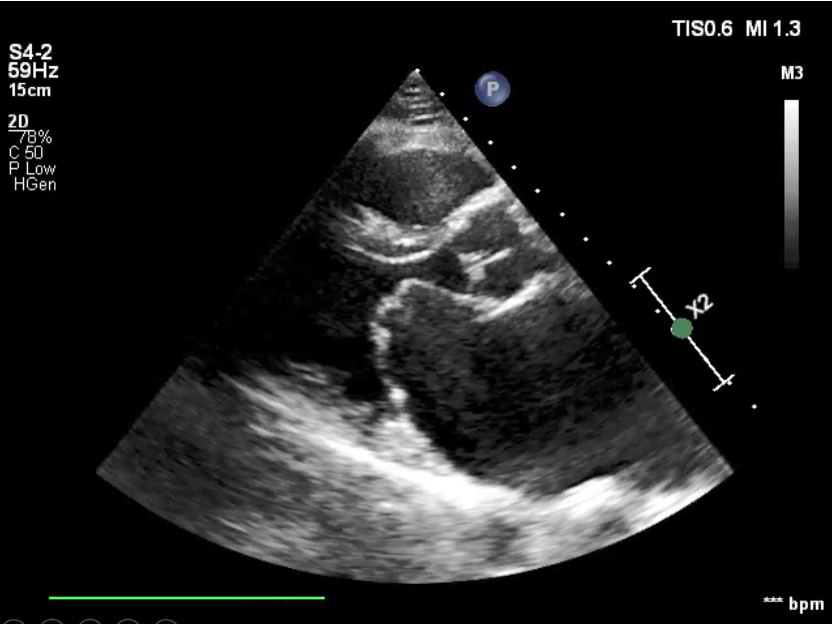
Hình ảnh dãn lớn nhĩ trái và van hai lá mở hình đầu gối trên mặt cắt cạnh ức trục dài
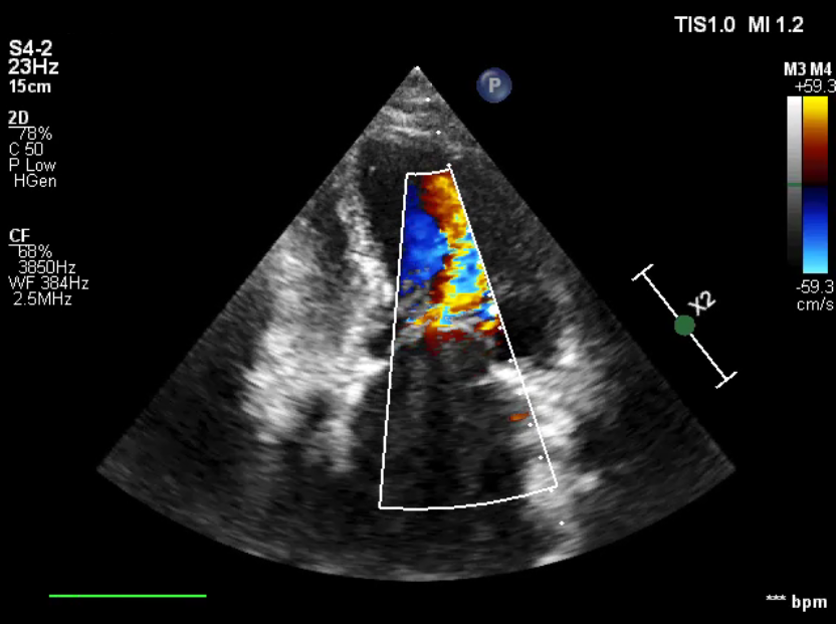
Hình ảnh tăng vận tốc dòng máu qua van hai lá trên mặt cắt bốn buồng từ mỏm
2. Mức độ
Dựa vào diện tích van được khảo sát qua siêu âm tim.
+ Nhẹ 1,5 - < 2 cm2
+ Trung bình 1 - 1,5 cm2
+ Khít : < 1 cm2
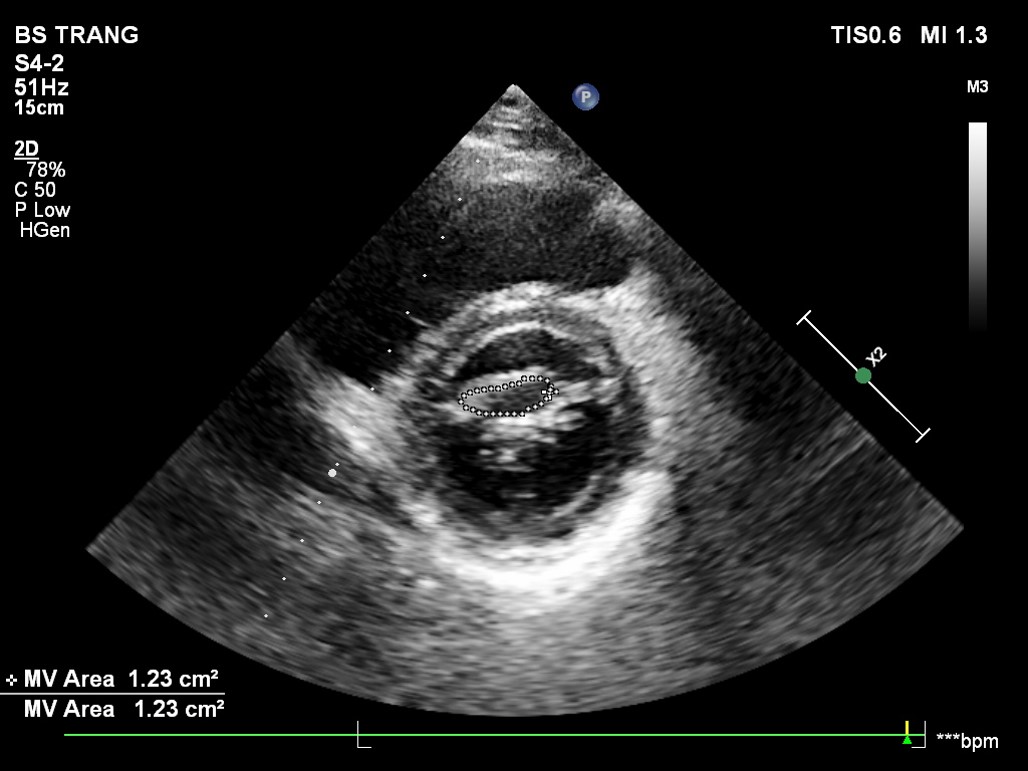
Phương pháp TRACE vẽ viền theo van hai lá để tính diện tích van hai lá
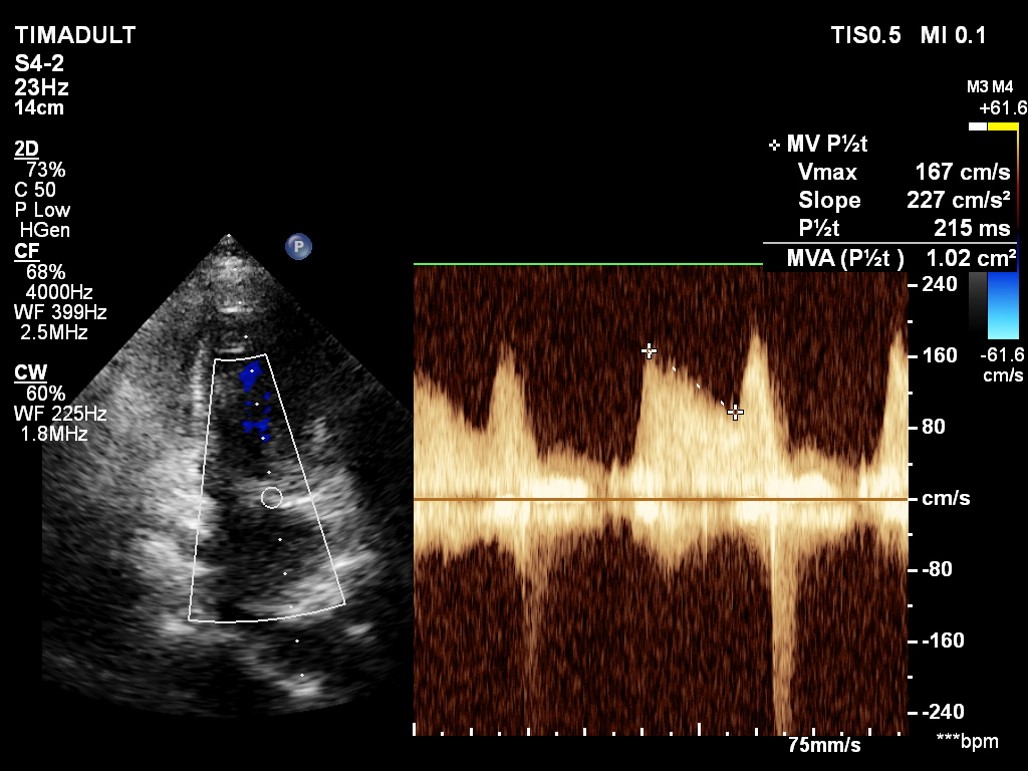
Phương pháp PHT ( đo thời gian giảm nửa vận tốc) để tính diện tích van hai lá
3. Biến chứng
3.1 Rung nhĩ là biến chứng thường gặp nhất. Do gia tăng áp lực trong buồng nhĩ làm mô nhĩ bị tổn thương và sinh ra các ổ phát nhịp bất thường.
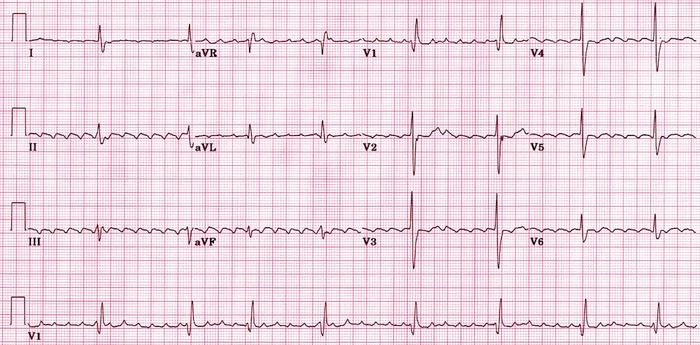
Hình ảnh rung nhĩ trong hẹp van hai lá, rung nhĩ có sóng f có biên độ > 1mm, có dấu hiệu lớn thất phải
3.2 Huyết khối nhĩ trái. Do máu ứ tại nhĩ nên dễ quánh lại và tạo huyết khối. Máu dễ bị quánh hơn khi nhĩ trái dãn lớn và do rung nhĩ. Khi huyết khối ra khỏi buồng tim có thể gây ra tắc mạch, thường gặp nhất là tắc mạch máu não.
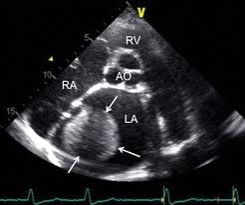
3.3 Tăng áp phổi. Gọi là tăng áp phổi khi áp lực động mạch phổi khi nghỉ > 30 mmHg.
3.4 Lớn thất phải - suy tim phải
V. Điều trị
1 Mục tiêu
- Kiểm soát triệu chứng
- Cải thiện tiên lượng
- Khôi phục diện tích van
- Kiểm soát và phòng ngừa biến chứng
2 Phương pháp điều trị
2.1 Điều trị nội khoa
a. Lợi tiểu Furosemide
+ Tác dụng: làm giảm khó thở, sung huyết phổi và phù ngoại vi.
+ Đường dùng: dùng chích tĩnh mạch khi cần tác dụng làm giảm khó thở nhanh. Dùng đường uống khi cần làm giảm phù hoặc tình trạng dư dịch.
+ Liều dùng 20 - 40mg.
+ Liều duy trì 20mg
b. Thuốc làm chậm nhịp tim
+ Tác dụng làm chậm nhịp tim, kéo dài thời gian tâm trương và làm tăng lượng máu từ nhĩ xuống thất.
+ Chỉ kiểm soát tần số tim khi không có các yếu tố khác gây tăng nhịp tim thứ phát ( mất nước, mất máu, sốt, nhiễm trùng...).
+ Các thuốc có thể dùng : chẹn beta giao cảm, chẹn calcium nhóm non DHP, iravadine, digoxin.
- Chẹn beta giao cảm được ưu tiên lựa chọn đầu tay. Khởi đầu liều thấp tăng dần cho đến khi nhịp tim khi nghỉ đạt 50-60 lần/phút hoặc nhịp tim khi gáng sức đạt 60 - 70 lần/ phút hoặc ở mức bệnh nhân dung nạp được.
Các thuốc metoprolol, carvediol, bisoprolol, nevivolol.
- Chẹn kênh calcium nhóm non-DHP có thể dùng
* phối hợp chẹn beta khi chẹn beta chưa kiểm soát được tần số tim
* dùng khởi đầu trong trường hợp bệnh nhân hẹp van hai lá có tăng áp phổi.
Khởi đầu liều thấp tăng dần. Diltiazem 60mg 1/2 viên x 2 uống.
- Ibravadine
Thường dùng kết hợp với chẹn beta khi chẹn beta chưa kiểm soát được tần số tim ở bệnh nhân có nhịp xoang. Hoặc dùng đơn độc khi chẹn beta có chống chỉ định.
- Digoxin.
Thường dùng đường tĩnh mạch để kiểm soát tần số thất khi có rung nhĩ đáp ứng thất nhanh. Liều dùng 0,125mg , ( Digoxin 0,25mg 1/2 A tiêm mạch chậm) sau 30 phút thuốc có dụng, và sau 2 tiếng có tác dụng tối đa.
c. Lợi tiểu kháng Aldosterone
+ Tác dụng chống lại tình trạng cường aldosterone thứ phát. Liều dùng 25 - 50mg.
d. Thuốc kháng đông
+ Tác dụng ngăn ngừa sự hình thành huyết khối
+Chỉ định
- Huyết khối lòng nhĩ trái
- Nhĩ trái dãn lớn ( d > 55mm)
- Rung nhĩ
- Tiền sử có tắc mạch do huyết khối
+ Thuốc dùng kháng vitamin K1. Acenocumarol liều 1 - 4mg, điều chỉnh để INR duy trì trong khoảng 2 - 3. Không dùng NOAS vì làm tăng nguy cơ xuất huyết não.
2.2 Khôi phục diện tích van
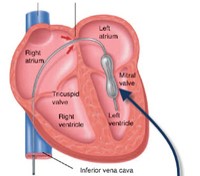
Nong van hai lá bằng bóng
Chỉ định
- Hẹp van hai lá từ mức trung bình kèm theo có triệu chứng từ NYHA II hoặc tăng áp lực động mạch phổi từ mức trung bình ( ≥ 50 mmHg).
- Ở bệnh nhân có tiền sử tắc mạch nhiều lần do huyết khối cũng nên xem xét can thiệp vào van
Có 2 phương pháp là nong van qua da và phẫu thuật
+ Điều kiện để nong van
- Tổn thương hẹp van hai lá đơn thuần, không kèm theo tổn thương van khác, hoặc van khác có tổn thương nhưng không đáng kể ( ví dụ hở van hai lá nhẹ, hở van động mạch chủ nhẹ).
- Van thuận lợi cho việc nong ( chỉ số Winkins < 8 điểm)
- Không bị biến chứng do nong van: không có huyết khối trong lòng nhĩ trái, vì khi nong van huyết khối có thể thoát ra và gây ra tắc mạch. Do đó bệnh nhân cần được siêu âm tim qua thực quản để loại trừ huyết khối. Nếu có huyết khối thì cần điều trị kháng đông 3 - 6 tháng. Sau khi kiểm tra siêu âm tim qua thực lại không có huyết khối sẽ tiến hành nong van.